Farmácia é um estabelecimento de saúde!
Durante décadas a categoria farmacêutica brasileira lutou para transformar a farmácia de um simples comércio num estabelecimento de saúde, com prestação de serviços e não como simples local de venda de produtos.
Vale destacar que a Constituição Federal do Brasil, em seu Art. 196, prevê que “a saúde é direito de todos e dever do Estado, garantido mediante políticas sociais e econômicas que visem à redução do risco de doença e de outros agravos e ao acesso universal e igualitário às ações e serviços para sua promoção, proteção e recuperação”.
O 2º Congresso da Federação Nacional dos Farmacêuticos (Fenafar), ocorrido em 1997, com o tema “Sede de Vida”, incluiu na sua programação, uma mesa redonda com a temática: “Política Nacional de Medicamentos” que oportunizou as definições das concepções estratégicas para a formulação de uma política de assistência farmacêutica para o Brasil.
A garantia de acesso aos medicamentos no Brasil encontra-se inscrita na atual Constituição Brasileira de 1988 e na Lei Orgânica 8080/90. O Artigo 196 da Constituição Federal estabelece que “A saúde é direito de todos e dever do Estado…”. Como os medicamentos frequentemente constituem um elemento essencial para a recuperação da saúde, entende-se que o direito à saúde inclui o acesso a eles. A lei 8080/90, mais explicitamente, postula, em seu Artigo 6, I, d), que “estão incluídas no campo de atuação do SUS, a execução de ações (…) de assistência terapêutica integral, inclusive farmacêutica”.
Como resultado no acúmulo destas agendas, relacionadas à assistência farmacêutica, foi estabelecida a Política Nacional de Medicamentos, publicada por meio da Portaria GM/MS no 3916, em 30 de outubro de 1998, tem como propósito a garantia da necessária segurança, eficácia e qualidade dos medicamentos, a promoção do uso racional e o acesso da população àqueles considerados essenciais, bem como a reorientação da Assistência Farmacêutica (AF).
Com a vitória de um programa comprometido com o papel do Estado na vida nacional, em 2003, foi possível a realização da etapa nacional da 1ª Conferência Nacional de Medicamentos e Assistência Farmacêutica – 1ª CNMAF, cujo tema central foi “Efetivando o acesso, a qualidade e a humanização na Assistência Farmacêutica, com controle social”, a sociedade brasileira avançou, positivamente, para a qualificação da Assistência Farmacêutica como política pública integrante da política de saúde do país e materializada como resolução Conselho Nacional de Saúde nº 338/2004, na quadragésima segunda reunião ordinária do Conselho Nacional de Saúde (CNS).
A 1ª CNMAF foi realizada em 26 estados brasileiros, somando 5000 participantes e na etapa nacional reuniu 1180 participantes.
Neste processo de construção coletiva, a farmácia passou a ter a concepção de ser um estabelecimento de saúde, com atendimento qualificado e diferenciado, já que não se equipara às atividades comerciais tradicionais. Fazer da farmácia um estabelecimento de saúde é uma atividade de interesse social e não apenas um comércio lucrativo.
As distorções verificadas por práticas comerciais de farmácias, com suas honrosas exceções, podem ser representadas pela indução ao consumo desnecessário e irracional de medicamentos, incentivadas pelo pagamento de comissões pelas vendas, práticas promocionais e mesmo o estímulo pela propaganda de medicamentos, e com isso, resultando na prática da empurroterapia e, portanto, uso irracional de medicamentos.
De acordo com a Organização Mundial de Saúde (OMS) entende-se que “há uso racional de medicamentos quando pacientes recebem medicamentos apropriados para suas condições clínicas, em doses adequadas às suas necessidades individuais, por um período adequado e ao menor custo para si e para a comunidade” (CONFERÊNCIA DE EXPERTOS, 1985).
Desta definição utilizada mundialmente, depreende-se que a segurança é uma das questões que devem ser consideradas, mas há também a eficácia, a adequação às condições da pessoa e o custo.
Portanto, o acesso racional pressupõe a obtenção do medicamento adequado para uma finalidade específica, em quantidade, tempo e dosagem suficientes para o tratamento correspondente, sob a orientação e a supervisão de profissionais qualificados, incluindo o recebimento de informações e o acompanhamento dos resultados inerentes à atenção à saúde. Sem tais características, o acesso a medicamentos torna-se irracional e indiscriminado, distanciando-se de sua finalidade terapêutica, com sérios riscos para a saúde e a vida das pessoas, atendendo exclusivamente a interesses meramente comerciais.
Em 2013 foi instituído no Brasil o Programa Nacional de Segurança do Paciente e com ele foram elaborados protocolos considerados básicos que devem ser implantados por todos os estabelecimentos de saúde do Brasil. Um deles é “Segurança na Prescrição, Uso e Administração de Medicamentos”.
A campanha Farmácia Estabelecimento de Saúde realizou centenas de debates, em todo o país, ao longo de anos. Este processo aos poucos foi mudando o entendimento da sociedade sobre o medicamento como insumo essencial à saúde, e não como mera mercadoria cujo único objetivo é produzir lucro. A presença da farmacêutica e do farmacêutico na farmácia gradativamente foi vista como um direito da população à Assistência Farmacêutica, cabendo à farmácia o papel de estabelecimento sanitário irradiador de noções básicas de cuidados da saúde e de promoção do uso racional de medicamentos.
Mas somente em 2014, com a aprovação da Lei nº 13.021, que dispõe sobre o exercício e a fiscalização das atividades farmacêuticas, é que os serviços farmacêuticos, como orientação farmacêutica e acompanhamento farmacoterapêutico, foram enfim consideradas atividades de responsabilidade da categoria farmacêutica. O desempenho destas atividades pode garantir o direito das pessoas à assistência integral preconizada na Lei nº 8080/1990, a lei orgânica do SUS.
Portanto, a partir da aprovação dessa lei, a farmácia ganha reconhecimento como estabelecimento de saúde, com a responsabilidade de garantir o acesso racional de medicamentos e como parte integrante do sistema de saúde do país, o SUS, devendo obedecer aos seus princípios e diretrizes, mas não sua porta de entrada.
E mais que uma exigência legal, a presença da farmacêutica e do farmacêutico tem o importante papel de orientar as pessoas sobre o uso correto de medicamentos e, portanto, os impactos relacionados à saúde. Deste modo, sua presença é a essência dos serviços, seja no setor público como privado.
Neste escopo, destaca-se:
- os Serviços de Saúde são estabelecimentos destinados a promover a saúde do indivíduo, protegê-lo de doenças e agravos, prevenir e limitar os danos a ele causados e reabilitá-lo quando sua capacidade física, psíquica ou social for afetada.
- dispensação de medicamentos é um ato farmacêutico que não se restringe apenas à entrega do medicamento. As farmacêuticas e os farmacêuticos promovem as condições para que a pessoa faça uso do medicamento a favor de sua vida.
- cuidado farmacêutico como modelo de prática que orienta a provisão de diferentes serviços farmacêuticos direcionados às pessoas. Portanto, eleva o patamar do trabalho farmacêutico na lógica interdisciplinar, com a responsabilidade em atender a necessidade e compondo o atendimento integral à saúde das pessoas, na promoção da saúde, prevenção de doenças e contribuindo para o controle das condições de saúde.
- a profissão farmacêutica deve ser exercida com vistas à promoção, prevenção e recuperação da saúde, e sem fins meramente mercantilistas, respeitando o previsto no código de ética, legislações sanitárias, civil e moral.
Garantir a farmácia como estabelecimento de saúde e o medicamento como insumo essencial para a vida tem sido objeto de ação política das entidades farmacêuticas. Avanços têm sido registrados nos últimos anos, a exemplo: realização da 1º Conferência Nacional de Medicamentos e Assistência Farmacêutica e a 1ª Conferência Nacional da Política de Vigilância em Saúde. Bem como, a publicação da Lei dos Genéricos, da Política Nacional de Assistência Farmacêutica e a Política Nacional de Vigilância em Saúde.
Estes avanços foram instrumentos essenciais à estruturação de alguns serviços junto ao SUS, fármacos e medicamentos definidos como estratégicos na Política Industrial Nacional.
E por fim, e não mesmo importante, no Sistema de Vigilância Sanitária tem a ANVISA (Agência Nacional de Vigilância Sanitária) como membro federal, regulador para todo o Brasil e é parte integrante do SUS. Portanto, deve atentar para os princípios balizadores desse sistema, como a universalidade do acesso aos serviços, a integralidade da assistência, a igualdade da assistência à saúde, a capacidade de resolução dos serviços em todos os níveis de assistência, o direito à informação, a participação da comunidade, a integração em nível executivo das ações de saúde.
Neste sentido, o seu Poder Público, seja ele federal, estadual ou municipal, deve exigir dos locais de dispensação de medicamentos e/ou de prestação de serviços farmacêuticos a devida responsabilidade técnica profissional e o cumprimento das exigências sanitárias cumprindo o seu papel na proteção à saúde das pessoas.
Supermercado não é farmácia!
Por outro lado, supermercado é um estabelecimento comercial que vende uma grande variedade de produtos, principalmente alimentícios, de limpeza e higiene pessoal.
Segundo números da Anvisa (Agência Nacional de Vigilância Sanitária), os medicamentos isentos de prescrição médica alcançaram, em 2023, faturamento de R$14 bilhões, representando uma fatia de 9,88% do mercado farmacêutico brasileiro.
As propostas legislativas que propõem a autorização para os supermercados e estabelecimentos similares a venderem medicamentos isentos de prescrição, precisa ser tratado como de suma relevância de saúde pública por trazer graves riscos às vidas humanas.
Pela Lei nº 5991/1973, o medicamento “é produto farmacêutico, tecnicamente obtido ou elaborado, com finalidade profilática, curativa, paliativa ou para fins de diagnóstico.”
Na realidade, o medicamento é um insumo essencial à vida e requer cuidados na sua dispensação, não podendo ser tratado como simples mercadoria.
Institucionalmente temos no Brasil o Comitê Nacional para Promoção do Uso Racional de Medicamentos, com participação da Anvisa, que realiza Congressos Brasileiros sobre uso Racional de Medicamentos e várias edições do Prêmio de Incentivo a Promoção do Uso Racional de Medicamentos e também inúmeras publicações sobre o tema.
Portanto, banalizar o uso de medicamentos é colocar em perigo as vidas humanas, porque, além do já exposto anteriormente, acrescentamos:
- O posicionamento técnico da Anvisa, segundo a qual “Medicamentos isentos de prescrição (MIP’s) são isentos de prescrição médica, mas não são isentos de prescrição para o seu uso (…) Como qualquer outro medicamento, eles apresentam risco para a saúde”.
- De acordo com o Ministério da Saúde (MS), mesmo os medicamentos isentos de prescrição (MIPs) “podem oferecer riscos à saúde quando usados de forma inadequada. Dentre os problemas apontados estão a automedicação, as interações medicamentosas, intoxicações, o agravamento de doenças não diagnosticadas e o mascaramento de sintomas importantes. Sem a orientação adequada de um profissional farmacêutico, essas situações podem dificultar o diagnóstico correto e colocar em risco a saúde do cidadão.”
- As condições sanitárias exigidas para o armazenamento e a dispensação de medicamentos, não serão adequadamente atendidas em supermercados.
- Medicamentos demandam controle rigoroso em todo o ciclo de produção, comercialização e uso, algo que farmácias são estruturadas para garantir tais exigências sanitárias.
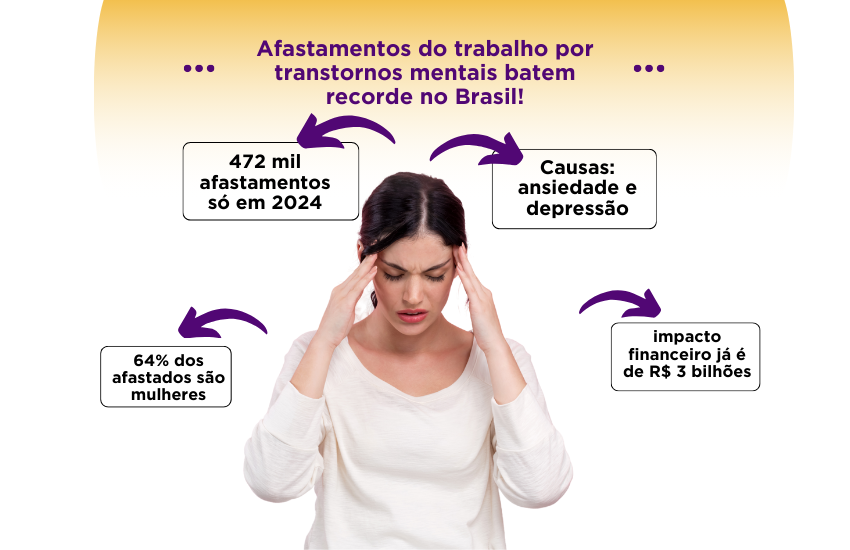
- O pesquisador Gabriel Freitas, em 2017, constatou que 60 bilhões de reais são gastos por ano com morbidade relacionada a medicamentos no Brasil – 30% do orçamento anual do Ministério da Saúde –, sendo que metade desse valor seria evitável e poderia ser economizados para a utilização em outras áreas da saúde, que evidencia a necessidade de solucionar ou minimizar os impactos causados pelas morbidades relacionadas a medicamentos no sistema de saúde brasileiro. (1)
- De acordo com o Sistema Nacional de Informações Tóxico – Farmacológicas (Sinitox), em 2017 (dados atualizados em 25/05/2020) foram 20637 casos de intoxicação por medicamentos, correspondendo a 27,11% dos casos por intoxicação. (2)
- Somente no Centro de Informação Toxicológica do RS (CIRS), em 2023, foram registrados 10634 casos de intoxicação por medicamentos em humanos, que corresponde a 34% dos registros por intoxicação. (3)
- Dados obtidos pelo Tabnet, em 2024, registrado 80523 casos de intoxicação por medicamentos, correspondendo a 56,23% dos registros de intoxicação. (4)
- Embora se acredite que o uso de medicamentos de venda livre seja relativamente seguro, seu uso inadequado pode resultar em graves consequências. Em um estudo conduzido na cidade de Asmara, capital da Eritreia, os pesquisadores descobriram que de 609 pessoas entrevistadas em farmácias, 93,7% praticavam automedicação com medicamentos de venda livre, dos quais 81,8% estavam em prática de risco. Os medicamentos mais buscados incluíam aqueles para tratamento de problemas respiratórios (14,2%) e analgésicos (34,3%). (5)
- Em relação às faixas etárias para utilização dos MIP’s, 33% desses medicamentos têm registro para uso em crianças de 0 a 6 anos. Em segundo lugar, 30% deles podem ser utilizados por crianças de 6 a 12 anos. Porém, é importante ressaltar que 23% dos 188 MIP apresentam restrições quanto à idade e só podem ser usados por adultos, o que representa 43 diferentes fármacos. Além disso, não foram encontradas evidências de idade mínima de uso para 14% dos MIP, devido à falta de estudos nessa população. (6)
- No Brasil, de setembro de 2013 a fevereiro de 2014, a prevalência estimada de automedicação foi de 16,1%, sendo maior na região Nordeste (23,8%). No geral, os MIPs corresponderam a 65,5% do total de medicamentos usados por automedicação. Os analgésicos e os relaxantes musculares foram os grupos terapêuticos mais utilizados, sendo a dipirona o fármaco mais consumido no País. (7)
- Dados apontam que é falaciosa a redução de preços, em torno de 35%, dos medicamentos com a liberação, apregoada pelos supermercados. De acordo com o monitoramento realizado pela Abrafarma – Associação Brasileira de Redes de Farmácias – apontam que os preços de mais de 1.000 itens comuns a farmácias e supermercados, estes vendem mais caro em 50% das vezes. (8)
- Informações da Abrafarma, os MIPs representam cerca de 30% das vendas nas 93 mil farmácias brasileiras, sendo que 56 mil dos estabelecimentos são optantes do simples/micro-empresas. Esses estabelecimentos abrangem 99% das cidades do país e geram 2 milhões de empregos diretos. Boa parte desses trabalhadores pode ir parar na fila do desemprego.
- Desrespeita o trabalho e as farmacêuticas e farmacêuticos, seja do ponto de vista sanitário, mas também ético, civil e moral. Portanto, não cabe nem vir propor a presença ou, muito menos, o atendimento remoto desta(e)s trabalhadora(e)s.
- De acordo com levantamento feito pelo SEBRAE, em agosto de 2023, o Brasil conta com mais de 100 mil farmácias. (9)
- Dados de janeiro de 2025, em consulta ao tabNet CNES, constam: 7280 postos de saúde e 18495 farmácias. (10)
- Segundo JPMorgan: “Olhando para Estados Unidos, onde a regulamentação das vendas de OTC é mais flexível e o e-commerce mais desenvolvido, “as farmácias ainda prevalecem como o principal canal de distribuição de medicamentos OTC, devido à sua conveniência”. (11)
Então por que dizer não à venda de medicamentos em supermercados?
Afirmamos ser um retrocesso, seja pela sobreposição dos interesses comerciais acima da segurança e do cuidado à saúde das pessoas; seja desconsiderar o acesso racional e seguro dos medicamentos; seja um ataque a democracia participativa que deliberou pela Política Nacional de Assistência Farmacêutica (PNAF); seja o desrespeito ao trabalho farmacêutico que tem o seu fazer comprometido com a vida das pessoas.
Deste modo, reiteramos que a venda de medicamentos em supermercados ou locais semelhantes:
- representa um grave risco para a saúde pública, sem a orientação necessária, colocando as vidas humanas em perigo.
- desconsidera a necessidade de garantir o uso racional de medicamentos, assegurando que a comercialização e a orientação estejam alinhadas às diretrizes da PNAF, sempre com foco na saúde e na segurança da população brasileira.
- ignora que os serviços de saúde devem ser autorizados pelo Ministério da Saúde e licenciados pelos órgãos estaduais e municipais da Vigilância Sanitária (VISA), para ter o alvará sanitário, e precisam ser inspecionados para atender diversos critérios de saúde pública, em cumprimento a Lei nº 6360/76.
- desconsidera a importância do trabalho farmacêutico, essencial para atender às necessidades da população com responsabilidade e respeito à vida, e que tem sua atuação profissional nos serviços de saúde.
- desrespeita as previsões do código de ética profissional, civil e moral, além, das exigências sanitárias.
- não existe necessidade de mais pontos de acesso a medicamentos. O que pode ser aprofundado diz respeito ao planejamento de melhor distribuição das farmácias, mas não a ausência ou baixo número de estabelecimentos de saúde.
- estudos indicam a falácia em torno da redução do preço do medicamento se for vendido nos supermercados.
 Pela regulamentação da Lei nº 13021/2014!
Pela regulamentação da Lei nº 13021/2014!
Mesmo o Brasil e o povo brasileiro terem conquistado a Assistência Farmacêutica como direito, a farmácia como estabelecimento de saúde, a maioria dos problemas relacionados à caracterização do medicamento como uma mercadoria qualquer e a farmácia como um comércio qualquer, pouco foi resolvido.
Esta realidade oportuniza ampliar a ganância desenfreada de empresas que só pensam no lucro sem levar em conta o valor da vida humana e com isto, vivenciarmos proposições legislativas que defendam a venda de medicamentos em supermercados, de farmácias venderem produtos com prejuízos à saúde (como alimentos ultraprocessados).
Daí a necessidade da regulamentação da Lei nº 13021/2014 que disponha sobre o que não é permitido vender nas farmácias e venha reafirmar os preceitos legais e legislações vigentes que protegem a vida das pessoas.
Pela retomada da política dos estoques reguladores de alimentos
Mesmo após o ministro Haddad ter apresentado o pacote fiscal e tendo sua aprovação pelo Congresso Nacional que permite uma barreira de contenção do salário-mínimo, de programas sociais e de investimentos públicos, o “mercado” não se contentou com as medidas.
A oligarquia financeira recrudesce o ataque ao governo Lula por dois lados: pressão contínua pelo aumento da taxa básica de juros (Selic) com um percentual de 14% pretendido pelo mercado financeiro para 2025 e por elevação imediata. Cada ponto da Selic, aumenta em R$40 bilhões os gastos da União com os títulos da dívida, segundo o Departamento Intersindical de Estatística e Estudos Socioeconômicos (DIEESE). Pretendem, portanto, com o aumento da Selic, usurpar uma fortuna extra de dezenas de bilhões de reais, à custa tanto de mais sacrifícios das pessoas quanto de travas para o desenvolvimento do país em novas bases tecnológicas.
Pelas manifestações do presidente Lula, demonstra que dentre as suas preocupações também está uma mesma das pessoas: a alta da inflação nos preços dos alimentos.
O Instituto Brasileiro de Geografia e Estatística (IBGE), ainda em janeiro de 2025, anunciou que o Índice Nacional de Preços ao Consumidor Amplo (IPCA), considerado a inflação oficial do país, revelou que os preços em geral subiram 4,83% em 2024. Todavia, o item Alimentação e Bebidas atingiu no mesmo período uma inflação de 7,69%, ou seja, por pouco não atingiu o dobro do índice geral apurado em 2024.
Com estas questões iniciais e preliminares, se constata que a alta do dólar tem um peso na inflação dos alimentos e outros produtos no país. Analistas avaliam que a cada 5% de desvalorização do real a partir dos R$5 (dólar 10 centavos mais caro), haveria um potencial de alta de 20 pontos-base na inflação anual. Saindo de R$5,20 para R$5,70, por exemplo, seria uma alta de 100 pontos-base no IPCA (saindo de uma projeção de 4% para 5%, por exemplo). (12)
Além disso, sabemos que o setor de alimentação (agroindústria, indústria de alimentos) é controlado por monopólios e oligopólios, com formação de cartéis, em que as pessoas se tornam reféns dos preços de distintos produtos.
E por qual motivo estamos citando essa questão?
Porque não pactuamos com quaisquer especulações no sentido da Abras condicionar a autorização para a venda de medicamentos em supermercados em troca da redução de valores dos alimentos. Seja por todo o risco sanitário inerente à distribuição de medicamentos isentos de prescrição. Seja porque o governo federal tem como, minimamente, amenizar a alta dos alimentos retomando a política de estoques reguladores de alimentos.
O governo federal pode manter quantidades de produtos em armazéns públicos podendo acionar a política específica no contraponto a alta do preço dos alimentos. Deste modo, o governo pode vender os alimentos que dispõe em seu estoque e assegurar que cheguem na mesa da população, principalmente a mais vulnerável.
O órgão responsável pelo cuidado com os estoques reguladores no Brasil é a Companhia Nacional de Abastecimento (Conab), ligada diretamente ao Ministério da Agricultura.
Mas esta situação traz também a oportunidade de ser fomentada a reforma agrária e a agricultura familiar, como políticas públicas que visam promover o desenvolvimento econômico do país e a justiça social.
O papel do Estado é essencial para a garantia da dignidade humana, redução das desigualdades e preservação dos direitos, a favor das vidas!
Considerações Finais
A Constituição Federal assegura às pessoas a garantia do exercício da cidadania, e a declara o direito à saúde, e considera a saúde como resultante de condições adequadas de moradia, alimentação, educação, renda, meio ambiente, lazer, trabalho, transporte, emprego, liberdade, posse da terra e acesso aos serviços de saúde. Somado a Lei nº 8142/1990, que dispõe a participação popular na gestão dos serviços de saúde.
A cidadania é fundamental para a participação ativa das cidadãs e dos cidadãos na vida política e social de uma nação. Nos torna sujeitos políticos no exercício dos nossos direitos (civis e sociais), mas no nosso dever em cumprir as leis, proteger os patrimônios públicos, se engajar na defesa do Estado Democrático de Direito, portanto da democracia cidadã.
Ressaltamos o dever dos poderes públicos (Legislativo, Executivo, Judiciário), bem como das autarquias (Anvisa, conselho profissional), e o papel do Estado, em promover o direito à saúde e à assistência farmacêutica, bem como a proteção e o cuidado às vidas das pessoas, objetivando a diminuição das desigualdades sociais, visando sempre a dignidade da pessoa humana, de forma plena, irrestrita, integral, gratuita e igualitária.
Deste modo, o exercício da cidadania exige, de todas as pessoas, independente onde atuam, que a venda de medicamentos seja somente nas farmácias, com autorização para tal, e contando com assistência farmacêutica durante todo o seu horário de funcionamento.
Medicamento não é mercadoria!
Sua vida não tem preço!
Lugar de medicamentos é na farmácia!
_______________________________________
Notas.
1 – FREITAS, Gabriel. Orientadora: Isabela Heineck.Ensaios sobre os custos da morbidade e mortalidade associada ao uso de medicamentos no Brasil. Faculdade de Farmácia. UFRGS. Porto Alegre, 2017. Disponível em <https://lume.ufrgs.br/bitstream/handle/10183/174473/001061117.pdf?sequence=1&isAllowed=y>. Acesso em 03 de março de 2025.
2 – SINITOX, 2017. https://sinitox.icict.fiocruz.br/sites/sinitox.icict.fiocruz.br/files/Brasil10_1.pdf
3 – Relatório Anual 2023. CITRS. Disponível em <https://drive.google.com/file/d/1ext4gfb0aEyap8GNucxk0MCWqKpiLKFO/view>. Acesso em 03 de março de 2025.
4 – Tabnet- Datasus – 2024. Disponível em<http://tabnet.datasus.gov.br/cgi/tabcgi.exe?sinannet/cnv/Intoxbr.def>. Acesso em 03 de março de 2025.
5 – Tesfamariam S, Anand IS, Kaleab G, et al. Self-medication with over the counter drugs, prevalence of risky practice and its associated factors in pharmacy outlets of Asmara, Eritrea. BMC Public Health. 2019;19(1):1-9. DOI: https://doi.org/10.1186/s12889-019-6470-5» https://doi.org/10.1186/s12889-019-6470-5
6 – LAISMANN, Nara Amanda; et al. Mapeamento das evidências de medicamentos isentos de prescrição registrados no Brasil: análise comparativa segundo método Grade. Saúde debate 48 (143) • Oct-Dec 2024 • https://doi.org/10.1590/2358-289820241438939P
7 – Arrais PSD, Fernandes MEP, Pizzol T da SD, Ramos LR, Mengue SS, Vera Lucia Luiza, et al. Prevalência da automedicação no Brasil e fatores associados. Rev Saúde Pública. 2016;50(supl 2):13s. Disponível em:<https://www.scielo.br/j/rsp/a/PNCVwkVMbZYwHvKN9b4ZxRh/?format=pdf&lang=pt>. Acesso em 03 de março de 2025.
8 – Posicionamento Abrafarma sobre a venda de medicamentos em supermercados. https://br.kairosweb.com/posicionamento-abrafarma-sobre-a-venda-de-medicamentos-em-supermercados/
9 – 84% das farmácias no Brasil são micro e pequenas empresas. Disponível em <https://agenciasebrae.com.br/dados/84-das-farmacias-no-brasil-sao-micro-e-pequenas-empresas/>. Acesso em 03 de março de 2025.
10 – Quantidade por Tipo de Estabelecimento segundo Unidade da Federação. Período: Jan/2025. Disponível em:<http://tabnet.datasus.gov.br/cgi/tabcgi.exe?cnes/cnv/estabbr.def>. Acesso em 03 de março de 2025.
11 – O que muda para farmácias da B3 com possível venda de medicamentos em supermercados?. 23/01/2025. Disponível em:< https://www.infomoney.com.br/mercados/o-que-muda-para-farmacias-da-b3-com-possivel-venda-de-medicamentos-em-supermercados/>. Acesso em 03 de março de 2025.
12- Lula, a inflação e a tarefa inadiável da retomada da política dos estoques reguladores de alimentos. Disponível em:<https://horadopovo.com.br/lula-a-inflacao-e-a-tarefa-inadiavel-da-retomada-da-politica-dos-estoques-reguladores-de-alimentos/>.
____________________________________
Manifestações Contrárias a Venda de Medicamentos em Supermercados.
Ministério da Saúde – https://www.gov.br/saude/pt-br/canais-de-atendimento/sala-de-imprensa/notas-a-imprensa/2024/sobre-venda-de-medicamentos-em-supermercados.
Conselho Nacional de Saúde – Recomendação nº 043, de 19 de dezembro de 2024 – Recomenda a rejeição de qualquer proposta legislativa que disponha sobre a venda de medicamentos em supermercados. https://www.gov.br/conselho-nacional-de-saude/pt-br/acesso-a-informacao/legislacao/recomendacoes/2024/recomendacao-no-043-de-19-de-dezembro-de-2024/view.
Nota Conjunta Conass/Conasems – Manifestação contra o PL nº 1774/2019 e PL nº 2158/2023, que tratam sobre a venda de Medicamentos em Supermercados. https://www.conass.org.br/nota-conjunta-conass-conasems-sobre-a-venda-de-medicamentos-em-supermercados/#:~:text=e%20PL%20n.,o%20uso%20adequado%20dos%20medicamentos.
Sociedade Brasileira de Toxicologia – https://sbtox.org/wp-content/uploads/2025/01/Nota-de-repudio-ao-PL-1774_19_2158_23.pdf
Referências
ANVISA. Boletim Farmacovigilância nº 9. 2020. MEDICAMENTOS ISENTOS DE PRESCRIÇÃO. Disponível em:<https://www.gov.br/anvisa/pt-br/centraisdeconteudo/publicacoes/monitoramento/farmacovigilancia/boletins-de-farmacovigilancia/boletim-de-farmacovigilancia-no-09.pdf>. Acesso em 03 de março de 2025.
BONETTI, Norberto Rech. Regulação sanitária, desenvolvimento tecnológico e acesso aos medicamentos: análise da experiência brasileira no contexto da Política Nacional de Assistência Farmacêutica. Orientadora: Mareni Roch Farias. 2022.Tese (doutorado). (Programa de Pós-Graduação em Assistência Farmacêutica) – Centro de Ciências da Saúde, Universidade Federal de Santa Catarina, Florianópolis, 2022.
BRASIL. Agência Nacional de Vigilância Sanitária. Resolução Diretoria Colegiada – RDC nº 882 de 14 de junho de 2024. Dispõe sobre os critérios e procedimentos para o enquadramento de medicamentos como isentos de prescrição e o reenquadramento como medicamentos sob prescrição. Disponível em:<https://anvisalegis.datalegis.net/action/ActionDatalegis.php?acao=abrirTextoAto&tipo=RDC&numeroAto=00000882&seqAto=000&valorAno=2024&orgao=RDC/DC/ANVISA/MS&codTipo=&desItem=&desItemFim=&cod_menu=1696&cod_modulo=134&pesquisa=true>. Acesso em 03 de março de 2025.
BRASIL. Ministério da Saúde. Portaria nº 529, de 1º de abril de 2013. Institui o Programa Nacional de Segurança do Paciente (PNSP). Disponível em<https://bvsms.saude.gov.br/bvs/saudelegis/gm/2013/prt0529_01_04_2013.html>. Acesso em 03/03/2025.
BRASIL. Ministério da Saúde. Conselho Nacional de Saúde. Resolução nº 338, de 06 de maio de 2004. Aprova a Política Nacional de Assistência Farmacêutica. Diário Oficial da União. Poder Executivo, Brasília, DF, 20 de maio de 2004.
BRASIL. Ministério da Saúde (MS). Conselho Nacional de Saúde. 1ª Conferência Nacional de Medicamentos e Assistência Farmacêutica. Relatório Final: efetivando o acesso, a qualidade e a humanização na assistência farmacêutica,com controle social. Brasília:MS;2005. Disponível em:<https://bvsms.saude.gov.br/bvs/publicacoes/1_conferencia_nacional_medicamentos_farmaceutica.pdf>. Acesso em: 03 de março de 2025.
BRASIL.Agência Nacional de Vigilância Sanitária. Resolução da Diretoria Colegiada – RDC nº 044, de 17/08/2009. Dispõe sobre Boas Práticas Farmacêuticas para o controle sanitário do funcionamento, da dispensação e da comercialização de produtos e da prestação de serviços farmacêuticos em farmácias e drogarias e dá outras providências. Brasília, DF, 17 de agosto de 2009 Disponível em <https://anvisalegis.datalegis.net/action/ActionDatalegis.php?acao=abrirTextoAto&tipo=RDC&numeroAto=00000044&seqAto=000&valorAno=2009&orgao=RDC/DC/ANVISA/MS&codTipo=&desItem=&desItemFim=&cod_menu=1696&cod_modulo=134&pesquisa=true>. Acesso em 03 de março de 2025.
BRASIL. Lei nº 9.787, de 10 de fevereiro de 1999. Altera a Lei no 6.360, de 23 de setembro de 1976, que dispõe sobre a vigilância sanitária, estabelece o medicamento genérico, dispõe sobre a utilização de nomes genéricos em produtos farmacêuticos e dá outras providências.Brasília, DF, 10 de fev. de 1999. Disponível em<https://www.planalto.gov.br/ccivil_03/leis/l9787.htm>. Acesso em 03 de março de 2025.
BRASIL. Lei nº 9.782, de 16 de janeiro de 1999. Define o Sistema Nacional de Vigilância Sanitária, cria a Agência Nacional de Vigilância Sanitária, e dá outras providências. Brasília, DF, 26 jan. 1999. Disponível em<https://www.planalto.gov.br/ccivil_03/leis/l9782.htm#:~:text=LEI%20N%C2%BA%209.782%2C%20DE%2026%20DE%20JANEIRO%20DE%201999.&text=Define%20o%20Sistema%20Nacional%20de,Sanit%C3%A1ria%2C%20e%20d%C3%A1%20outras%20provid%C3%AAncias.&text=CAP%C3%8DTULO%20I-,Art.,6%C2%BA%20e%20pelos%20arts.> Acesso em 03 de março de 2025,
BRASIL. Lei nº 8142, de 28 de setembro de 1990. Diário Oficial da República Federativa do Brasil, Brasília, DF, 31 dez. 1990.
BRASIL. Lei nº 8080, de 19 de setembro de 1990. Diário Oficial da União, Poder Executivo. Brasília, DF, 31 dez. 1990.
BRASIL. Constituição da República Federativa do Brasil. Texto constitucional promulgado em 5 de outubro de 1988, Brasília, DF: Presidência da República.
Brasil. Lei nº 6.360, de 23 de setembro de 1976. Dispõe sobre a Vigilância Sanitária a que ficam sujeitos os Medicamentos, as Drogas, os Insumos Farmacêuticos e Correlatos, Cosméticos, Saneantes e Outros Produtos, e dá outras Providências. Brasília, DF, 24 set. 1976. Disponível em <https://www.planalto.gov.br/ccivil_03/leis/L6360.htm>. Acesso em 03/03/2025.
BRASIL. Lei nº 5991, de 17 de dezembro de 1973. Diário Oficial da República Federativa do Brasil, Poder Executivo, Brasília, DF, 19 dez. 1973.
Federação Nacional dos Farmacêuticos (Fenafar). Tese 4 – Política de Assistência Farmacêutica. Caderno de Teses ao 2º Congresso da Fenafar. São Paulo: Fenafar; 1997. Disponível em:<https://fenafar.org.br/2022/05/22/politica-de-assistencia-farmaceutica/>. Acesso em 03 de março de 2025.
LEITE, Silvana Nair; BERMUDEZ, Jorge Antonio Zepeda ; MELECCHI, Debora Raymundo ; VEIGA, Adelir Rodrigues da ; OLIVEIRA, Ana Liani Beisl ; SOUSA, Artur Custódio Moreira de ; CHAVES, Célia Machado Gervásio ; MANZINI, Fernanda ; DUTRA, Lidiane Silva ; CHAVES, Luísa Arueira ; PEREIRA, Marco Aurélio ; LIMA, Maria Eufrásia Oliveira ; TONIOLO, Moysés Longinho ; SANTOS, Ronald Ferreira dos ; DANTAS, Silvânia ; COSTA, Jorge Carlos Santos da . Projeto Integra: fortalecimento da participação social na agenda das políticas, serviços e tecnologias em saúde. Ciência & Saúde Coletiva, v. 26, p. 5589-5598, 2021. Disponível em:<https://www.scielo.br/j/csc/a/HxPJzXHMm43ZZW5T78vntzB/?lang=pt>. Acesso em: 03 de março de 2025.
SANTOS, Shariene Tainara da Silva. Et al. Os riscos da automedicação com medicamentos isentos de prescrição (MIPs) no Brasil. Research, Society and Development, v. 11, n. 7, e42211730493, 2022 (CC BY 4.0) | ISSN 2525-3409 | DOI: http://dx.doi.org/10.33448/rsd-v11i7.30493.








 Pela regulamentação da Lei nº 13021/2014!
Pela regulamentação da Lei nº 13021/2014!